
新着情報 TOPICS
患者様に向けた
歯科情報のご提供
ブログ
歯周病があってもインプラントできる?できない?その境界線を解説
三重県松阪市の歯医者、林歯科医院 院長の林尚史です。
「歯周病があっても、インプラントって本当にできるの…?」
そんな不安を抱えている方は少なくありません。実際、「インプラントは歯茎や骨が健康じゃないとダメなんでしょ?」と誤解されていることも多いんです。
たしかに、歯周病が進行している状態では、インプラント治療が難しくなるケースもあります。
でも、すべての人が不適応というわけではありません。
むしろ、きちんとした診断と治療計画があれば、歯周病持ちでもインプラントを成功させている人はたくさんいるのが事実です。
問題は、「どこまでの状態ならできるのか?」という**“境界線”が見えづらいこと**なんです。
この記事では、そんなモヤモヤを解消するために、
✓歯周病とインプラントの関係
✓ インプラントができるかどうかの判断基準
✓ 歯周病治療とインプラントの正しい流れ
✓ 治療後のメンテナンスや再発予防のポイント
などを、専門的だけど分かりやすく 、ていねいに解説していきます。
自分の歯の状態に不安がある方や、「入れ歯ではなくインプラントにしたい」と考えている方にとって、きっと役立つはずです。
ぜひ、最後まで読んで判断の参考にしてみてください。
目次
歯周病とインプラントの関係を正しく理解しよう
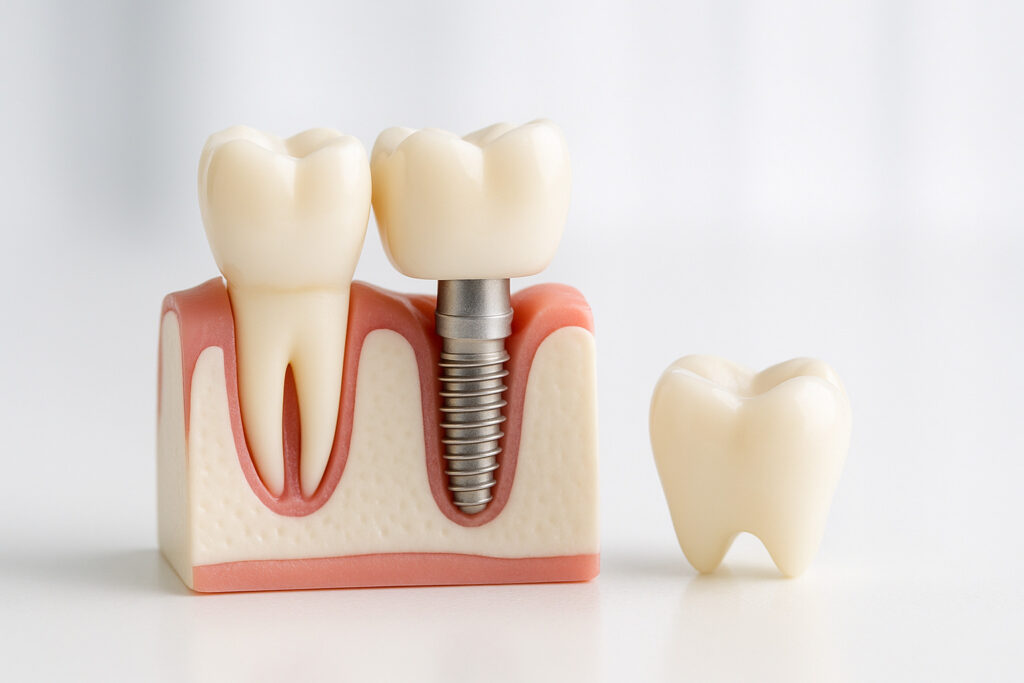
インプラント治療は「歯を失った人に最適な選択肢」として知られていますが、実は歯周病との関係を理解せずに受けると、思わぬトラブルを招くことがあります。インプラントは人工歯根を骨に埋め込む治療のため、歯を支える歯茎や骨が健康であることがとても重要です。この章では、まず「なぜ歯周病が問題になるのか」「どんな影響があるのか」をわかりやすく解説していきます。
歯周病がインプラントに与える影響とは?
歯周病は、歯を支える骨や歯茎が炎症を起こして破壊されていく病気です。軽度であれば歯肉炎、中等度〜重度になると歯槽骨(歯を支える骨)が溶けてしまうこともあります。
では、なぜこれがインプラントに影響するのか?
理由はシンプルで、インプラントは**「骨に直接埋め込む人工の歯」**だからです。つまり、骨が健康でなければ、インプラントはしっかりと固定されず、グラグラしたり、最悪の場合は脱落してしまいます。
さらに怖いのが「インプラント周囲炎」という合併症です。これは、インプラントの周囲に歯周病と似たような炎症が起き、進行するとせっかく入れたインプラントが抜けてしまうこともあるのです。
「じゃあ歯周病だとインプラントは無理?」
そう思うかもしれませんが、実はそうとも限りません。重要なのは、現時点の状態をしっかり診断して、必要な治療を先に行うことです。
インプラントと歯周病治療はどちらが先?
結論から言うと、歯周病治療が先です。なぜなら、歯周病が進行している状態でインプラントを埋入すると、失敗リスクが非常に高くなるからです。
歯周病によって炎症が広がっていると、歯茎や骨の状態が安定せず、インプラントが骨としっかり結合しにくくなります。また、手術後に「インプラント周囲炎」を起こしやすくなり、せっかく治療しても数年でダメになる…というケースも少なくありません。
「歯が抜けたから、すぐにインプラントを入れたい」と焦る気持ちはよく分かります。でも実は、歯周病をきちんと治療した後にインプラントを行った方が、長持ちする確率が格段に上がるのです。
具体的には、スケーリングやルートプレーニング、歯周ポケットの除去といった基本的な歯周病治療を受け、歯茎や骨の炎症が落ち着いてから、インプラント治療に進むのが理想的。
また、歯周病治療中に生活習慣やセルフケアの見直しも行うことで、インプラント治療後の再発予防にもつながります。
つまり、順番を間違えなければ、歯周病がある人でもインプラントは十分可能なのです。
インプラント周囲炎とは?歯周病とどう違う?
「インプラント周囲炎(しゅういえん)」という言葉を聞いたことがありますか?
これは、インプラントの周囲で起こる炎症性疾患で、実は歯周病ととてもよく似た病気なんです。
共通点としては、どちらも細菌感染によって引き起こされる炎症であり、症状が進行すると歯やインプラントを支える骨(歯槽骨)が破壊される点です。見た目も似ていて、歯茎が赤く腫れたり、出血や膿、口臭といった症状が見られます。
では何が違うのかというと、歯周病は“自分の歯”に起きる病気、
一方でインプラント周囲炎は“人工歯(インプラント)”の周囲に起きる病気です。
インプラントは天然の歯と違って「歯根膜」というクッションがなく、細菌への防御機構が弱いため、一度炎症が起きると進行が非常に早いのが特徴。放置してしまうと、数年でインプラントが脱落してしまうこともあるほど深刻です。
また、インプラント周囲炎は自覚症状が少ないこともあり、発見が遅れるケースも多いです。そのため、定期的なメンテナンスと徹底したセルフケアが必要不可欠です。
「インプラントにすればもう安心」と思っていた方には少しショックかもしれませんが、正しいケアと知識があれば、長く安定した状態を保つことが十分可能です。
歯周病でもインプラントできる?判断基準を徹底解説

「歯周病だけどインプラントしたい」という方は少なくありません。ですが、すべてのケースで可能というわけではないのが実情です。
治療の可否を判断するには、「歯周病の進行度」や「骨の状態」など、いくつかの重要な基準があります。ここでは、インプラントが可能かどうかを左右するチェックポイントをまとめました。
✅ インプラント治療が可能かどうかの主な判断基準
- 歯周病の進行度(軽度・中等度・重度)
- 歯槽骨の残存量と吸収の程度
- CTによる骨の厚みや高さの診断
- 歯周病のコントロール状態(出血・炎症の有無)
- 喫煙の有無(重度のリスク要因)
- 全身疾患の有無(糖尿病などの影響)
- 歯科医の判断によるインプラントの適応可否
軽度・中等度・重度の歯周病、それぞれの対応
歯周病の進行度によって、インプラント治療が可能かどうか、また治療のアプローチは大きく異なります。ここでは、歯周病の3段階(軽度・中等度・重度)に分けて、それぞれどのような対応が必要なのかを整理してみましょう。
まず、軽度の歯周病であれば、基本的な歯周治療(スケーリングや歯磨き指導)で炎症が抑えられれば、インプラント治療は十分に可能です。定期的なメンテナンスを行うことで、治療後も良好な状態を維持できます。
中等度の歯周病では、歯槽骨の吸収が始まっているため、治療前に歯周基本治療と必要に応じて外科処置(フラップ手術)を行うことが求められます。この段階でもコントロールできていれば、インプラントは可能です。
一方で重度の歯周病になると、歯槽骨が大きく吸収され、インプラントの埋入が物理的に難しくなるケースもあります。そうした場合には、骨造成(GBR)やサイナスリフトといった再生療法が必要になることが多いです。
つまり、歯周病があっても「進行度」と「治療への反応」によっては、インプラントを諦める必要はありません。適切な診断と治療が前提となるのです。
| 歯周病の進行度 | 骨の状態 | インプラントの可否 | 必要な対応・治療内容 |
|---|---|---|---|
| 軽度 | 骨吸収ほぼなし | 可能 | スケーリング、口腔ケアの徹底 |
| 中等度 | 一部に骨吸収あり | 状況次第で可能 | フラップ手術、歯周基本治療 |
| 重度 | 骨が大きく吸収 | 原則は不可だが要相談 | 骨造成、再生療法、専門医による判断が必要 |
骨の状態で変わる!インプラントの適応ラインとは?
インプラント治療において、**最も重要な判断基準のひとつが「骨の状態」**です。なぜなら、インプラントは人工歯根をあごの骨に埋め込むため、十分な骨の量と質がなければ、治療そのものが成立しないからです。
歯周病が進行すると、歯を支えている歯槽骨が少しずつ吸収(溶ける)されてしまうため、インプラントの土台となる骨が不安定になります。その結果、「インプラントが支えきれない」「手術しても固定できない」といったリスクが高まります。
では、どこまでの骨の状態ならインプラントが可能なのでしょうか?
目安としては、CTなどの精密検査で、最低でも高さ8mm、幅6mm以上の骨が残っているかが基準とされています。ただし、これは一般的な目安であり、実際には個人の骨の質や状態によって判断されます。
もし骨が足りない場合でも、骨造成(GBR)やサイナスリフトといった治療法で骨を増やし、インプラントができる環境を整えることが可能です。
つまり、骨の状態が悪くてもすぐに「できない」と決めつけずに、まずは専門医の診断を受けて正確な状況を把握することが大切です。
インプラントが難しい症例でもできる対処法とは?
「骨が足りないと言われた…」「歯周病が進んでいるからインプラントは無理ですか?」——そんなふうに言われてしまった方も、まだ希望はあります。近年の歯科医療では、難症例に対応する技術や方法が格段に進化しています。
たとえば、骨が不足している場合には「骨造成(GBR)」という方法があります。これは、人工骨や特殊な膜を使って骨の再生を促す治療で、インプラントを支えるだけの骨を確保できるようにするものです。
上あごの奥歯に多い「骨の高さが足りないケース」では、サイナスリフトやソケットリフトといった方法を用いて、上顎洞という空洞部分に骨を足すことができます。
また、歯周病の影響で歯茎が極端に下がっている場合でも、歯周再生療法や歯肉移植術を併用することで、インプラント治療に適した環境を整えることが可能です。
さらに、治療計画や手術方法も患者さんごとにカスタマイズする時代です。フラップレス手術(歯茎を切らずに行う手術)など、身体への負担を減らす工夫もされています。
つまり、「難しい」と言われた症例でも、専門的な治療技術を用いれば、インプラントが可能になるケースは十分あるのです。一度診断を受けて諦めてしまった方も、再度専門医の意見を聞いてみる価値は大いにあります。
歯周病の治療とインプラントの流れ|治療前後のポイント

歯周病とインプラントの治療は、順番と準備がとても重要です。歯周病をしっかりコントロールせずにインプラントをしてしまうと、トラブルの原因になりかねません。このセクションでは、歯周病の治療からインプラントに至るまでの正しい流れと、治療前後に押さえておきたい重要なポイントをわかりやすく解説します。
歯周病の治療法とその流れをわかりやすく紹介
歯周病の治療は、大きく分けて**「基本治療」と「外科的治療」**の2段階に分かれます。いきなりインプラントに進むのではなく、まずは歯周病を落ち着かせることがスタートラインです。
最初に行うのが**スケーリング・ルートプレーニング(SRP)**と呼ばれる基本治療。これは、歯石やプラークを取り除き、炎症を抑えるための処置です。同時に、正しいブラッシング方法の指導や生活習慣の見直しも行われます。
これで改善が見られない場合には、フラップ手術(歯茎を切開して奥の汚れを取り除く手術)を検討します。重度の歯周病では、歯周組織再生療法などの高度な処置が必要になることもあります。
治療後に炎症が落ち着き、出血や腫れがなくなった状態で初めて、インプラントの相談・準備へと進むのが一般的です。
✅ 歯周病治療の流れ
- スケーリング(歯石除去)
- ルートプレーニング(根の表面の洗浄)
- 歯磨き指導・生活習慣改善
- フラップ手術(必要な場合)
- 歯周再生療法(重度の場合)
- 治療後の安定観察期間
- インプラント治療の可否判断
治療後すぐにインプラントはできる?期間の目安
「歯周病の治療が終わったら、すぐにインプラントできるの?」という疑問は、多くの患者さんが感じるものです。
結論から言うと、すぐにできるケースもありますが、多くの場合は“安定期間”を設けることが推奨されています。
これは、治療後の歯茎や骨の状態がまだ不安定なことがあるためです。たとえば、フラップ手術や骨造成を行った場合、炎症の沈静化や骨の回復を待つ必要があるため、少なくとも1〜3ヶ月の経過観察期間を設けるのが一般的です。
一方、軽度の歯周病で、治療後に炎症が完全に収まり、口腔内の清潔が保たれていれば、早ければ1ヶ月以内にインプラントに進めるケースもあります。
ただし、これはあくまで一般論であり、患者さんの年齢・全身状態・骨の質・治癒力などによって個別に判断されます。
「治療終わったし、すぐにでもインプラントを…」と思う気持ちは自然ですが、焦らず、確実に治療効果が出てから次に進むことが成功のカギになります。
そのためには、信頼できる歯科医師としっかり相談しながら、無理のない治療計画を立てていくことが大切です。
インプラント前にやっておきたい検査や準備
インプラント治療の成功率を高めるには、事前の検査と準備がとても重要です。ただ歯を失った箇所に「入れれば終わり」ではなく、全身とお口の状態を総合的にチェックして、問題がないかを見極めてから治療に入ります。
まず必須なのが、**CT検査(3次元画像診断)**です。レントゲンではわからない、骨の厚み・高さ・密度・神経や血管の位置などを詳しく確認できます。これによって、インプラントの長さや角度などを正確に計画することが可能になります。
また、歯周病の再発を防ぐために、口腔内の清掃状態や歯周ポケットの深さを測る検査も欠かせません。
加えて、糖尿病や高血圧などの持病がある場合は、内科医との連携を取りながら治療を進める必要があります。
検査とあわせて、禁煙の指導やセルフケアの見直しなど、日常生活の中でできる準備も重要なポイントです。インプラントは術後のケアも大切な治療だからこそ、事前の準備でリスクを最小限にしておきましょう。
✅ インプラント前にやっておくべき検査・準備
- CT検査(骨の状態・神経の位置を確認)
- 歯周病検査(ポケット測定・出血の有無)
- 口腔内の清掃レベルチェック
- 全身疾患の問診・必要に応じて血液検査
- 喫煙者は禁煙指導
- 歯磨きの見直し・ブラッシング指導
インプラント治療後の再発防止法とセルフケアの重要性

インプラントを無事に終えたからといって、すべてが安心なわけではありません。最大のリスクは“その後の歯周病の再発”です。
インプラントは人工物ですが、周囲の組織は本物の歯茎や骨。ケアを怠れば、「インプラント周囲炎」という新たなトラブルを引き起こす可能性があります。
このセクションでは、治療後にインプラントを長持ちさせるためのセルフケア習慣やメンテナンスの重要性について解説します。
インプラント周囲炎を防ぐ3つのセルフケア習慣
インプラント治療後に最も注意すべきリスクが、インプラント周囲炎です。これは歯周病とよく似た炎症で、インプラントの周囲に細菌が侵入し、骨を破壊してしまう病気です。
しかも、自覚症状が出にくく、気づいた時には重度に進行しているケースも少なくありません。
でも安心してください。毎日のセルフケアと定期的なメンテナンスで、リスクを大きく減らすことができます。
特に大事なのが、「磨き残しをなくすこと」。インプラント周囲は歯の形が天然歯と少し違うため、普通の歯ブラシだけでは磨ききれない部位が出てきます。
また、歯周病の再発を防ぐためにも、**プラークコントロール(細菌のかたまりを減らすこと)**が欠かせません。
ここでは、インプラントを守るために取り入れてほしいセルフケア習慣を3つご紹介します。
✅ インプラント後のセルフケア習慣
- 専用の歯ブラシ・歯間ブラシを使う
インプラント周囲に適したブラシで清掃力アップ。 - フロスやウォーターピックを併用する
歯と歯の間や歯茎の隙間に入り込んだ汚れを除去。 - うがい薬やマウスウォッシュを併用する
上記の機械的洗掃が基本ですがそれに加えて科学的清掃を加えると細菌を減らすことができます。 - 毎食後のブラッシングと就寝前の徹底ケア
特に夜の口腔内は細菌が増えやすいので重点的に。
定期メンテナンスの内容と通院頻度
インプラント治療の成功は、「終わったあとのケア」にかかっています。特に大切なのが定期的なメンテナンスの継続です。これは、ただの「クリーニング」ではありません。**インプラントを支える歯茎や骨が健康に保たれているかをチェックする“健康管理”**なのです。
メンテナンスでは、まずインプラント周囲の歯周ポケットの深さ測定や出血の有無、炎症の兆候などを確認します。必要があれば**プロによる機械的清掃(PMTC)**を行い、家庭では落としきれない汚れを徹底除去します。
さらに、噛み合わせやインプラントにかかる負担もチェックします。これを怠ると、噛む力のバランスが崩れ、インプラントがぐらついたり、周囲炎が悪化するリスクもあります。
通院頻度の目安は3〜6ヶ月に1回。ただし、歯周病のリスクが高い方やセルフケアが不十分な場合は、1〜2ヶ月に1回の通院が推奨されることもあります。
定期メンテナンスは、「長く快適に使うための保険」です。手間と感じるかもしれませんが、再治療や脱落という大きなリスクを防ぐためにも、習慣化していきましょう。
よくある質問|歯周病とインプラントに関する不安を解消
歯周病とインプラントの関係は、専門的な内容が多く、誤解や不安を抱えている方も多いです。ここでは、よくある質問の中から特に多い2つの疑問について、患者さん目線でわかりやすく回答していきます。「これが知りたかった!」という声に応える内容です。
Q1. 歯周病が治っていなくてもインプラントできますか?
基本的には、歯周病が治っていない状態でのインプラント治療は推奨されていません。なぜなら、歯周病によって炎症や細菌が残っていると、インプラントの周囲にも同じような炎症が起きる可能性が高く、「インプラント周囲炎」につながるリスクが非常に高くなるからです。
ただし、歯周病の「治っているかどうか」は素人では判断できない部分も多く、表面的に腫れや出血がなくても、深いポケットに細菌が潜んでいることがあります。そのため、歯科医院での精密な検査と診断が必須です。
近年では、再生療法や骨造成を組み合わせて、一部の進行した歯周病でもインプラント治療を可能にする方法が確立されてきています。しかしこれは、治療経験が豊富な歯科医師のもとで正しく進めることが大前提。
「なんとかしたいけど、無理かも…」と諦める前に、歯周病治療から相談できるインプラント専門医にセカンドオピニオンを求めるのも有効です。
現状を正しく把握することが、最善の治療への第一歩です。
Q2. インプラント後に歯周病が再発したらどうなる?
インプラント後に歯周病が再発してしまうと、**「インプラント周囲炎」となり、インプラントの脱落リスクが急激に高まります。**これは天然の歯と違い、インプラントには歯根膜という自然のクッションがないため、炎症が進行しやすく、防御力が弱いからです。
再発してしまった場合の対処としては、まず早期発見・早期対応が何より重要です。違和感、出血、口臭、歯茎の腫れなどがあれば、すぐに歯科医院で診てもらいましょう。
症状が軽ければ、抗菌薬の使用や機械的清掃(PMTC)で改善することもあります。しかし、重度の場合は、外科的な処置や、場合によってはインプラントを撤去しなければならないケースも出てきます。
再発を防ぐためには、セルフケアの継続と、定期的なプロのメンテナンスが不可欠です。特に、インプラント治療を受けた方は、「治ったからもう大丈夫」と油断せず、治療後も“治療の一部”としてケアを継続する意識が大切です。
つまり、インプラント後の歯周病再発は避けたいリスクですが、予防と早期対応で十分に対処可能です。放置せず、気になることがあればすぐに専門医に相談しましょう。
まとめ:歯周病でもインプラントを諦める必要はありません|まずは専門医にご相談ください

今回は、「歯周病があってもインプラント治療はできるのか?」という疑問について、
治療の可否や判断基準、治療の流れ、再発防止策まで詳しく解説しました。
歯周病と診断され、「インプラントは無理かも…」と不安を感じている方も、
適切な検査と治療を受ければ、十分にインプラントが可能なケースも多くあります。
当院では、歯周病とインプラント治療の両方に精通した歯科医師が在籍しており、それぞれの専門医・指導医の資格を所有しています。
また、CT診断から治療計画、術後のメンテナンスまで一貫して丁寧に対応しています。
「自分の状態で本当にインプラントできるのか分からない」
「どこに相談すれば良いのか不安」
そんな方は、まずはお気軽にご相談ください。
メールでの無料相談も行っております。
患者さま一人ひとりの状態に合わせて、無理のない治療計画をご提案いたします。
歯科医師:林 尚史

<経歴>
- 1988年 福岡県立九州歯科大学 卒業
- 1992年 林歯科医院 開設
<資格・所属学会>
- 日本歯周病学会 歯周病専門医・指導医
- 日本臨床歯周病学会 指導医・認定医
- 日本臨床歯周病学会 歯周インプラント指導医・認定医
- 第61回秋季日本歯周病学会 最優秀臨床ポスター賞受賞
- 日本口腔インプラント学会 インプラント専門医
- アメリカインプラント学会(AAID) 専門医
- 国際口腔インプラント学会 認定医
- 日本顎咬合学会 認定医
